潰瘍性大腸炎とは
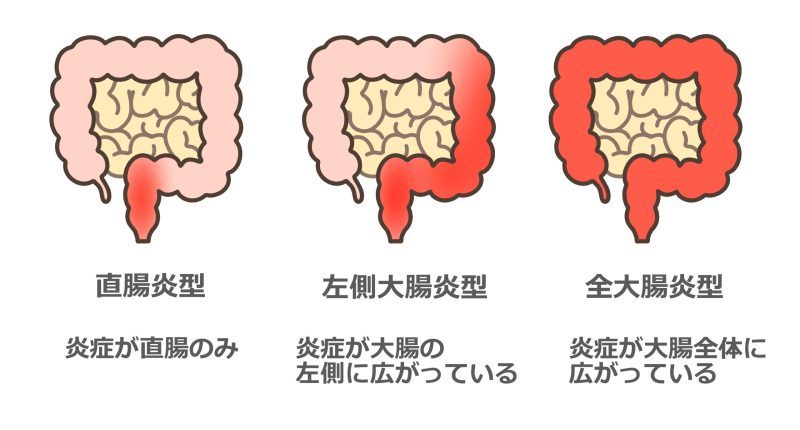
潰瘍性大腸炎とは、大腸の粘膜にびらんや潰瘍を引き起こす厚労省の指定難病です。一貫して増加傾向にあり、現在の国内の患者数は20万人を超えているとされています。男女差はなく、男性20~24歳、女性25~29歳が最も発症しやすいといわれていますが、最近は高齢者の発症も増えています。病変の広がりにより、全大腸炎型、直腸炎型、左側大腸炎型に分かれます。再発を繰り返すことが多く、生涯にわたる治療が必要になります。
潰瘍性大腸炎の原因
はっきりとした原因は分かっていません。自己免疫反応の異常や腸内細菌叢の変化、遺伝などが複雑に絡み合って発症するとされています。また、砂糖菓子も発症に関わりがあるといわれています。
潰瘍性大腸炎の検査
 大腸カメラ検査で炎症や潰瘍の状態を確認します。これで診断はほぼ確定できますが、生検検査での病理学的な評価、便培養検査による感染性腸炎の除外を行っていきます。
大腸カメラ検査で炎症や潰瘍の状態を確認します。これで診断はほぼ確定できますが、生検検査での病理学的な評価、便培養検査による感染性腸炎の除外を行っていきます。
血液検査では炎症反応や貧血、栄養状態を調べます。炎症反応の評価としては、従来からある血沈やCRPの他、ロイシンリッチαグリコプロテイン(LRG)といった血液検査が行われるようになりました。LRGは腸の炎症で上昇するため、内視鏡検査による疾患活動性評価と相関することや、CRPが正常範囲内の症例における活動性評価にも有用です。臨床指標とCRP、LRGの組み合わせは単独に比べ、活動期の病態検出感度が高くなることも報告されています。
便検査では炎症の程度を予測する便中カルプロテクチン検査があります。カルプロテクチンは腸管粘膜で炎症が生じると好中球から放出される物質で、便中のこの濃度をはかることで炎症の程度が推測できます。ただし、LRGと便中カルプロテクチンはどちらか1つが3カ月に1回、さらに大腸カメラ検査と同月には行えないという保険上の制限があります。
潰瘍性大腸炎の治療
潰瘍性大腸炎の主な治療は薬物療法になります。5-ASA製剤(ペンタサ®、アサコール®、リアルダ®)を基本として、活動期には副腎皮質ステロイドやα4インテグリン阻害薬(カログラ®)、寛解導入後にはアザチオプリン(イムラン®、アザニン®)への置き換え、ステロイド依存例や抵抗例には抗TNF-α抗体(レミケード®、ヒュミラ®、シンポニー®)や抗α4β7インテグリン抗体(エンタイビオ®)、抗IL-12/23p40抗体(ステラーラ®)、ヤヌスキナーゼ阻害薬(ゼルヤンツ®、ジセレカ®、リンヴォック®)などを使用します。これら経口薬や注射製剤の他に肛門から入れる薬も併用します。薬物療法でも十分な効果が得られない場合や、大腸に穴が開いたり、大腸がんを併発した場合などは手術によって大腸全てを摘出する手術が行われます。当院では厚労省の治療指針に基づき、血球成分除去療法とタクロリムス以外のすべての治療が可能です。
潰瘍性大腸炎と大腸がん
潰瘍性大腸炎は発症して7~8年ほど経過すると大腸がんを併発するケースがあります。当院では、大腸がん早期発見のための定期的な大腸カメラ検査を行っています。
クローン病とは
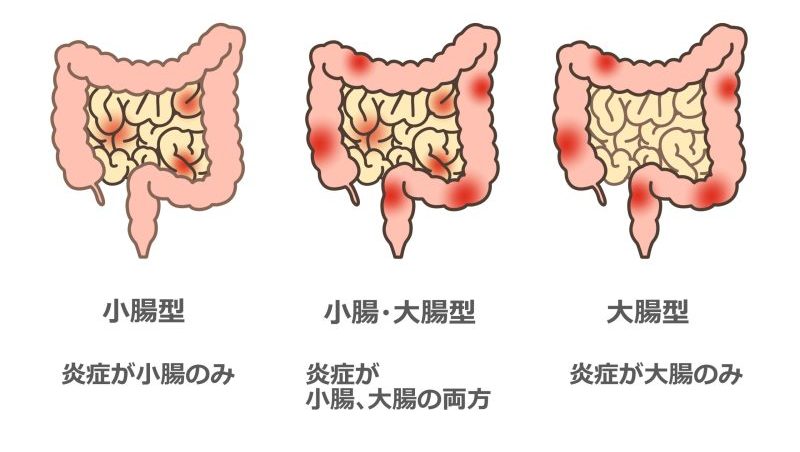
クローン病は潰瘍性大腸炎と同じ炎症性腸疾患の1つで、厚労省の指定難病です。1932年にニューヨークのマウントサイナイ病院の内科医クローン先生らによって限局性回腸炎としてはじめて報告されました。慢性的に食道から大腸にかけての消化管の粘膜に炎症や潰瘍を生じます。男性に多く、10代から20代の若い人に発症するのが特徴で、国内に7万人以上の患者さんがいると推測されています。潰瘍性大腸炎と異なり、全ての消化管に炎症を引き起こす可能性があり、中でも右下腹部の小腸末端に生じやすいとされています。病変の広がりにより、大腸型、小腸型、小腸大腸型に分かれます。
クローン病の原因
はっきりとした原因は分かっていません。食生活や免疫異常、遺伝、細菌やウイルスへの感染などが原因といわれています。北米やヨーロッパで高い発症率を示しており、動物性脂肪やタンパク質を多く摂取し、生活水準が高いほどクローン病にかかりやすいと考えられています。また、喫煙者は非喫煙者より発病しやすいといわれています。
クローン病の検査
 胃カメラ検査や大腸カメラ検査を行います。小腸病変の検査として、カプセル内視鏡、小腸内視鏡、CT検査、MRI検査を用いることもあります。画像検査で特徴的な縦走潰瘍や敷石像、病理検査で非乾酪性類上皮細胞肉芽腫を認めることで診断します。胃カメラでは竹の節状外観といって、胃の襞を横切る亀裂状の陥凹が確認されます。便培養検査や血液検査で腸結核などの感染性腸炎の除外を行います。血液検査では炎症反応や貧血、栄養状態を調べます。血沈やCRPの他、先のLRGや便中カルプロテクチン検査も用いられ、炎症の程度を客観的に推定できます。
胃カメラ検査や大腸カメラ検査を行います。小腸病変の検査として、カプセル内視鏡、小腸内視鏡、CT検査、MRI検査を用いることもあります。画像検査で特徴的な縦走潰瘍や敷石像、病理検査で非乾酪性類上皮細胞肉芽腫を認めることで診断します。胃カメラでは竹の節状外観といって、胃の襞を横切る亀裂状の陥凹が確認されます。便培養検査や血液検査で腸結核などの感染性腸炎の除外を行います。血液検査では炎症反応や貧血、栄養状態を調べます。血沈やCRPの他、先のLRGや便中カルプロテクチン検査も用いられ、炎症の程度を客観的に推定できます。
クローン病の治療
クローン病の主な治療は食事内容の見直しや栄養療法、薬物療法が基本になります。食事は低脂肪・ 低残渣食とし、肉類や揚げ物はなるべく避けるようにします。タバコは悪化因子なので喫煙者には禁煙をお勧めしています。栄養療法は抗原性を示さないアミノ酸を主体として脂肪をほとんど含まない成分栄養剤(エレンタール®)や少量のタンパク質と脂肪含量がやや多い消化態栄養剤(ラコール®)を用います。薬物療法は5-ASA製剤(ペンタサ®)を基本として、活動期には副腎皮質ステロイドやアザチオプリン(イムラン®、アザニン®)、これらが無効な場合には抗TNF-α抗体(レミケード®、ヒュミラ®)や抗α4β7インテグリン抗体(エンタイビオ®)、抗IL-12/23p40抗体(ステラーラ®)、抗IL-23p19抗体(スキリージ®)などを使用します。腸管の狭窄が強い場合は、内視鏡的バルーン拡張術が行われます。高度の狭窄や穿孔、膿瘍、がんの合併に対しては手術が行われます。その際は腸管をできるだけ温存するために、小範囲の切除や狭窄形成術などが行われます。当院では厚労省の治療指針に基づき、血球成分除去療法以外のすべての治療が可能です。また、病変の評価やがんの合併の有無を確認するための定期的な内視鏡検査、画像検査を行っています。







